骨折做完手术后,就高枕无忧了吗?
骨折就是骨头断了,做个手术把骨头接好就行了!
这是很多人对于骨折的认识
但其实骨折治疗并非只是“接骨”那么简单。据统计,约15-20%的骨折患者在康复过程中会出现不同程度的并发症,轻则延长康复时间,重则导致永久性功能障碍。科学的预防措施能够显著降低这些风险,帮助您更快、更安全地恢复健康。
一、致命风险预警:先防危及生命的急性并发症
这类并发症多在骨折早期出现,进展快、风险高,需重点警惕并干预:
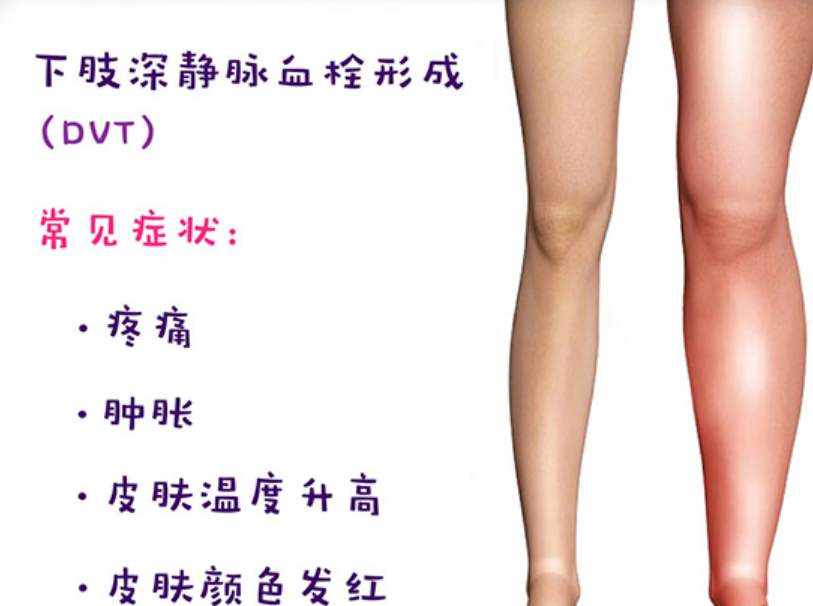
1. 下肢深静脉血栓:卧床最易触发的“隐形杀手”
骨折后肢体制动、血液瘀滞,加上创伤后血液高凝状态,极易形成深静脉血栓,血栓脱落可能引发肺栓塞,危及生命。
预防要点:术后24-48小时内即可开始踝泵运动(用力勾脚、蹬脚,每组30次,每日累计500次),配合直腿抬高、膝关节屈伸练习;高危人群在医生指导下穿戴医用弹力袜或使用间歇加压设备,必要时遵医嘱服用抗凝药物;每日保证充足饮水,避免血液黏稠 。
警惕信号:单侧肢体突然肿胀、疼痛、皮肤发红发热,或出现呼吸困难、胸痛,需立即就医。
2. 肺部感染:卧床患者的“呼吸危机”
长期卧床导致呼吸活动受限,痰液易积聚在肺部,尤其老年人或体质较弱者,易引发坠积性肺炎,表现为发热、咳嗽、咳痰等症状 。
预防要点:每2小时翻身拍背一次,促进痰液排出;病情允许时抬高床头30°,利于呼吸和引流;每日进行深呼吸锻炼或吹气球,强化肺功能;保持室内通风,避免受凉感冒。
3. 骨筋膜室综合征:需紧急处理的“组织缺血”
多见于前臂、小腿骨折,因固定过紧或创伤后组织肿胀,导致筋膜室内压力升高,压迫肌肉和神经,若不及时处理可能引发缺血性肌挛缩,造成终身残疾。
预防要点:避免外固定过紧,固定后密切观察患肢颜色、温度和感觉;若出现患肢剧烈疼痛、麻木、皮肤苍白冰凉,需立即告知医生,必要时进行筋膜室切开减压手术。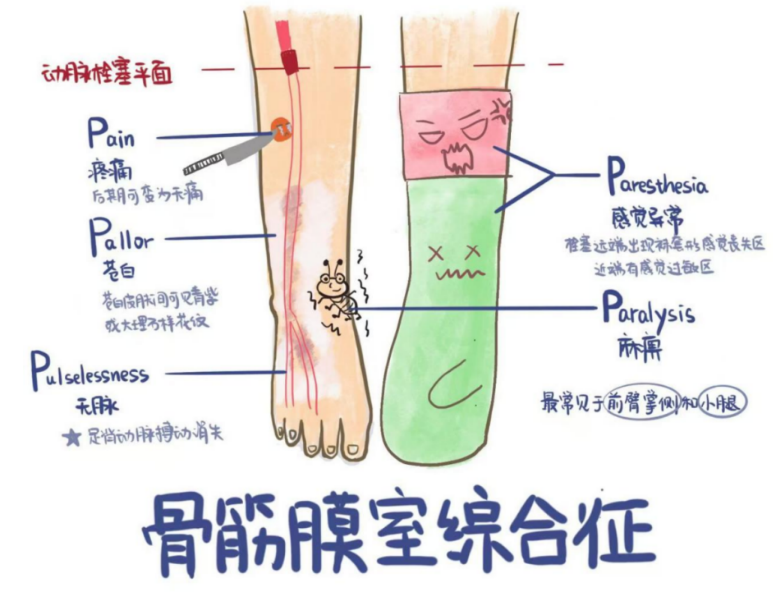
二、功能障碍防控:避免留下终身后遗症
这类并发症多在康复期出现,虽不致命,但会严重影响肢体功能和生活质量:
1. 关节僵硬与肌肉萎缩:“不动”的代价
长期制动会导致关节囊挛缩、肌肉废用性萎缩,表现为关节活动受限、肢体无力,尤其肘关节、膝关节等部位骨折风险更高。
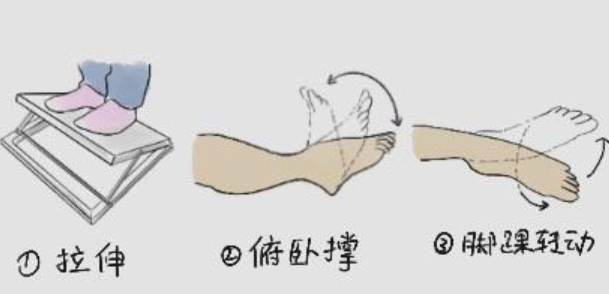
预防要点:遵循“早活动、循序渐进”原则,在医生指导下尽早开展康复训练;固定期可进行肌肉等长收缩练习,拆除固定后逐步增加关节屈伸、抗阻训练;配合关节松动术,避免组织粘连 。
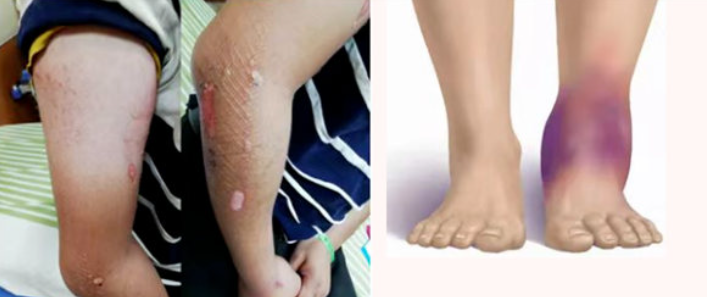
2. 压疮:长期卧床的“皮肤隐患”
骨突起部位(骶尾部、足跟、肘部)长期受压,血液循环障碍,会导致皮肤红肿、破溃甚至坏死,一旦形成难以愈合且易继发感染 。
预防要点:每2-3小时翻身一次,采用30°侧卧位避免剪切力;骨突部位使用泡沫敷料或减压垫,必要时使用气垫床;保持皮肤清洁干燥,避免汗湿、尿液浸渍,每日检查皮肤状态 。
3. 创伤性关节炎:关节内骨折的“后续麻烦”
关节内骨折若复位不佳,关节面不平整,长期磨损会导致关节疼痛、活动受限,尤其膝关节、踝关节等负重关节风险较高。
预防要点:严格遵循医生的复位和固定要求,确保关节面平整;康复期避免过早负重,逐步恢复关节功能;出现关节疼痛、肿胀时及时复诊,避免病情进展。
4. 感染:开放性骨折的“头号敌人”
开放性骨折因骨骼外露、伤口污染,若清创不彻底,易引发伤口感染甚至化脓性骨髓炎,延长愈合时间。
预防要点:开放性骨折现场需用干净布料覆盖伤口,避免异物接触;及时就医进行彻底清创,遵医嘱使用抗生素;保持伤口清洁干燥,观察伤口有无渗脓、红肿加剧等情况,异常时立即复诊。
三、全周期防护:饮食与心理的“康复助力”
并发症预防离不开整体调理,饮食和心理状态同样关键:
饮食调理:补充高蛋白(鸡蛋、瘦肉、豆制品)和高钙食物,促进骨骼和组织修复;摄入富含维生素C、D、K的食物,助力骨愈合和免疫提升;多吃膳食纤维,预防卧床期间便秘;避免高糖、高脂饮食,防止血液黏稠。

心理调节:骨折后生活不便易引发焦虑、抑郁,而不良情绪会影响康复效果。家属应多陪伴沟通,患者可通过听音乐、看视频等方式缓解压力,必要时寻求心理支持。
骨折康复是“骨骼愈合+并发症预防”的双重任务,从早期的生命防护到康复期的功能锻炼,每一步都不能松懈。记住:科学的护理、及时的监测、循序渐进的训练,是远离并发症的核心。只要全程做好防护,大多数骨折患者都能恢复正常肢体功能,重新回归健康生活。