
痛风的饮食禁忌及康复治疗:
科学管控,远离关节剧痛

痛风的饮食禁忌及康复治疗:
科学管控,远离关节剧痛

先搞懂痛风:尿酸是
“罪魁祸首”
01
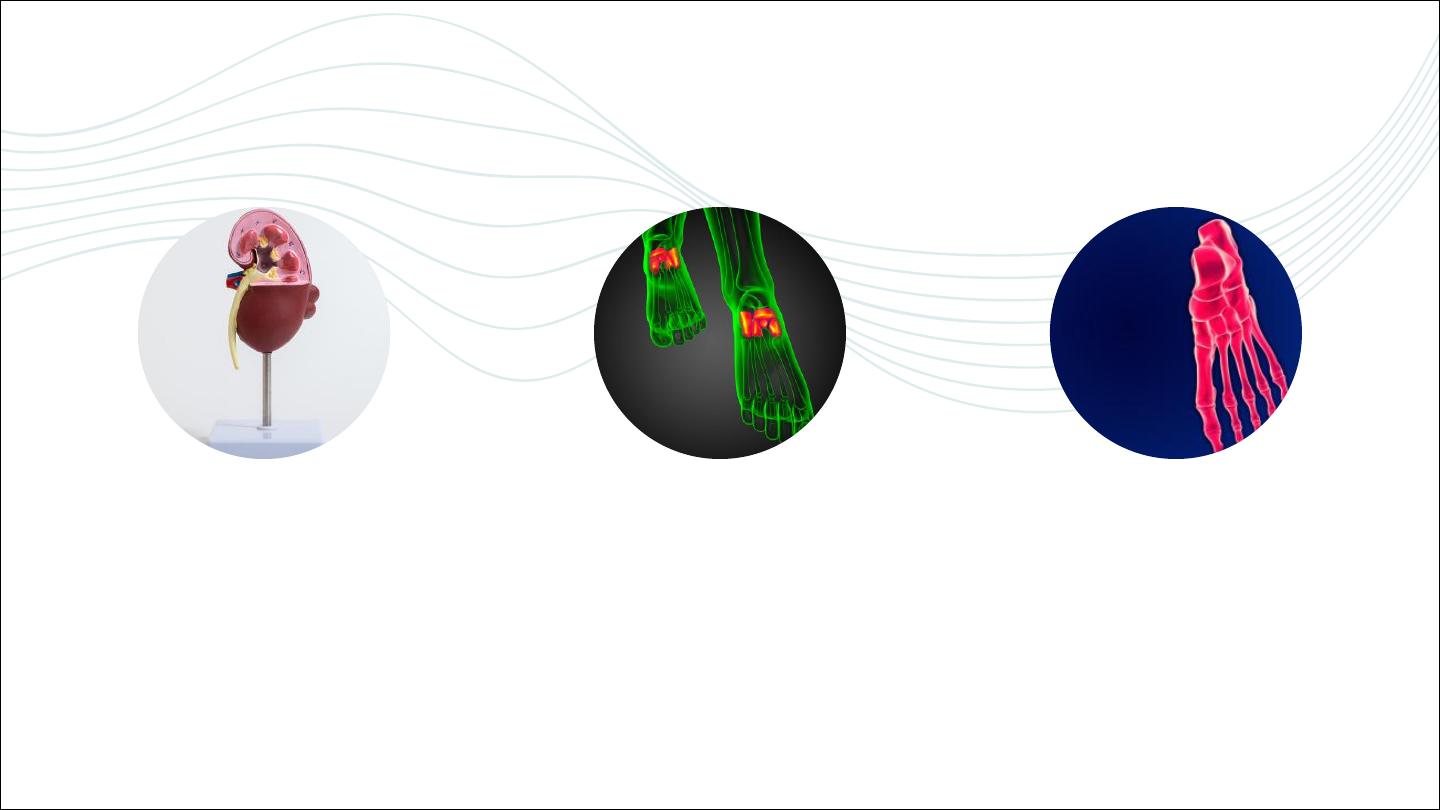
痛风的发病根源
嘌呤代谢与尿酸生成
人体代谢嘌呤物质后产生尿酸,正常
情况下尿酸通过肾脏排出体外,维持
血液中尿酸浓度稳定。
尿酸排泄异常的诱因
摄入过多高嘌呤食物或肾脏排泄功能
下降,会导致血液中尿酸浓度过高,
打破尿酸生成与排泄的平衡。
血尿酸升高的直接后果
血尿酸浓度过高时,会形成尿酸盐结
晶,这是痛风发病的核心病理基础。

尿酸盐结晶的危害
引发急性关节炎症
尿酸盐结晶沉积在脚趾、脚踝、手腕
等关节处,引发急性炎症,导致关节
剧痛、红肿发热,即痛风急性发作。
破坏关节组织形成痛风石
长期沉积会形成痛风石,破坏关节组
织,严重时可造成关节畸形,影响关
节正常功能。
损伤肾脏功能
尿酸盐结晶堵塞肾脏尿路,易引发肾
结石,还会对肾脏造成损伤,甚至导
致肾功能下降。

痛风饮食禁忌:这几类
食物坚决“拉黑”
02

高嘌呤食物:
直接减少尿
酸生成
单击此处添加正文
动物内脏:头号禁忌需完全避免
猪肝、牛肝、鸡肝、脑等动物内脏嘌呤含量极高,是痛风患者的“头号禁
忌”,无论急性发作期还是缓解期都应完全避免。
部分水产海鲜:限食鱼肉禁喝浓汤
沙丁鱼、凤尾鱼、贝类、浓鱼汤、海鲜火锅汤等嘌呤含量丰富,尤其是汤里
的嘌呤浓度远高于鱼肉本身,建议只少量吃新鲜鱼肉,坚决不喝浓汤。
浓汤类:熬汤不超过1小时,只吃肉不喝汤
长时间熬煮的肉汤、鸡汤、排骨汤、羊肉汤等,嘌呤会大量溶解在汤中,痛
风患者只能吃肉,避免喝浓汤,熬汤时间建议不超过1小时。
部分豆类及豆制品:急性发作期避免,缓解期少量食用
黄豆、绿豆、扁豆等干豆及豆腐、豆浆、腐竹等豆制品嘌呤含量中等,急性
发作期需暂时避免,缓解期可少量食用,每天不超过50克,且避免空腹食用。

高果糖食物:隐形的“尿酸加速器”
含糖饮料:完全戒掉,改用白水淡茶
可乐、汽水、果汁等含糖饮料添加糖多为果葡糖浆,含大量果糖,是痛风急性发
作的常见诱因,患者应完全戒掉,改用白开水、淡茶水替代。
甜点零食:严格控制,避免肥胖风险
蛋糕、饼干、冰淇淋、巧克力等甜点零食添加糖含量高,不仅会升高尿酸,还会
导致肥胖(肥胖是痛风的危险因素),需严格控制。
部分水果:控制摄入量,优选低糖水果
荔枝、龙眼、芒果、榴莲等水果果糖含量较高,建议每次吃少量,每天不超过
200克,优先选择苹果、草莓、蓝莓等低糖水果。

酒精饮料:阻碍尿酸排泄的“绊脚石”
啤酒:头号大敌,必须完全戒酒
啤酒含大量嘌呤,且酒精对尿酸排泄的抑制作用极强,是痛风患
者的“头号大敌”,必须完全戒酒。
白酒、红酒等:严格戒酒,勿抱侥幸心理
白酒、红酒等虽嘌呤含量低于啤酒,但酒精的抑制作用依然明显,
急性发作期需完全避免,缓解期也应严格戒酒,切勿抱有“少量
饮用没关系”的侥幸心理。

高脂肪食物:加重身体代谢负担
油炸食品:避免食用,减少代谢负担
炸鸡、薯条、油条等油炸食品脂肪含量高,油炸过程会破坏营养,
增加代谢负担,应避免食用。
肥肉及动物油脂:选择瘦肉,控制烹调用油
猪肉、牛肉、羊肉中的肥肉及猪油、牛油等饱和脂肪含量高,建
议选择瘦肉,烹饪时用橄榄油、菜籽油等植物油,每天烹调用油
不超过25克。

痛风推荐饮食:多吃这
些,帮尿酸“排出去”
03
足量饮水:尿酸排泄的“主力军”
每日饮水量标准
痛风患者每天饮水量需达到
2000-3000毫升,充足水分
可稀释血尿酸浓度,促进肾脏
排泄尿酸,减少结晶沉积。
推荐饮品选择
优先选择白开水、淡茶水、柠
檬水;苏打水可少量饮用帮助
碱化尿液,但不能替代白开水,
避免含糖饮料和浓汤。
科学饮用技巧
采用少量多次饮用方式,避免
一次性大量饮水增加肾脏负担;
睡前1小时饮用一杯温水,防
止夜间尿液浓缩。
低嘌呤主食:提供能量,不升尿酸
推荐主食种类
优选大米、小米、玉米、燕麦、面条等低嘌呤主食,富含
膳食纤维,能稳定血糖和血尿酸水平,促进肠道蠕动。
食用量控制建议
每餐主食量约为一个拳头大小,避免过量摄入导致肥胖;
可适当用粗粮替代部分细粮,增加膳食纤维摄入。

新鲜蔬菜:低嘌呤+高纤维,双重获益
蔬菜的核心优势
绝大多数新鲜蔬菜嘌呤含量低,富
含维生素、矿物质和膳食纤维,可
碱化尿液,促进尿酸排泄,减轻代
谢负担。
推荐蔬菜品类
推荐白菜、生菜、黄瓜、西红柿、
冬瓜、西兰花、芹菜等常见蔬菜,
种类多样化可保证营养均衡。
食用量及烹饪建议
每天蔬菜摄入量不少于500克,烹
饪方式以蒸、煮、炒、凉拌为主,
避免油炸或添加过多油脂。
优质低嘌呤蛋白质:补充营养,不添负担
推荐蛋白质来源
鸡蛋、鸭蛋、鹌鹑蛋(嘌呤含量极低,每天1-2个为宜);
低脂牛奶、无糖酸奶(乳制品中的酪蛋白和乳清蛋白有
助于降低血尿酸)。
食用量计算标准
每天蛋白质摄入量按体重调整,每公斤体重0.8-1克为宜
(如60公斤患者每天摄入48-60克),可通过1个鸡蛋
+300毫升牛奶+100克瘦肉满足需求。

痛风康复治疗:不止于
饮食,多维度管控
04

生活方式调整:减少诱发因素
控制体重:循序渐进减重
肥胖是痛风重要危险因素,减轻体重可降低血尿酸水平。建议每月减重不超过2公
斤,避免快速减重产生酮体诱发痛风发作。
避免劳累和受凉:保障充足睡眠与关节保暖
过度劳累、熬夜会降低免疫力,关节受凉易致血管收缩影响尿酸盐代谢。需保证
每天7-8小时睡眠,注意关节保暖,避免冷风直吹或接触冷水。
避免关节受伤:做好日常防护
关节损伤为尿酸盐结晶沉积创造条件,易诱发痛风。日常应避免剧烈运动导致的
关节碰撞、扭伤,搬重物时加强防护,穿舒适鞋子减轻脚部关节压力。

科学运动:促进代谢,保护关节
推荐低强度有氧运动
散步、慢跑、游泳、骑自行车等运
动对关节压力小,能促进血液循环
与尿酸排泄,增强关节灵活性。
明确运动禁忌
避免高强度、剧烈运动如快跑、跳
绳、篮球、足球等,以防血尿酸波
动诱发急性发作;急性发作期需完
全休息,缓解后再逐步恢复运动。
掌握运动注意事项
运动前充分热身,运动后及时补水
避免脱水;每次运动30分钟左右,
每周3-5次,以身体微微出汗、不
感疲劳为宜。

急性发作期的护理:缓解疼痛,减少损伤
01
立即休息并抬高患肢
停止活动,让疼痛关节处于放松、抬
高位置(如脚部疼痛用枕头抬高至高
于心脏水平),促进血液回流,减轻
肿胀。
02
48小时内局部冷敷
用毛巾包裹冰袋敷于疼痛部位,每次
15-20分钟,每天可多次。冷敷能收
缩血管,减轻红肿疼痛,避免冰块直
接接触皮肤以防冻伤。
03
及时就医规范用药
若疼痛剧烈影响生活,需及时就医,
在医生指导下使用止痛抗炎药物,切
勿自行用药或拖延,避免关节损伤加
重。

定期监测与复查:掌握病情动态
定期检测血尿酸水平
建议每3-6个月检测一次血尿酸,一
般患者目标控制在360μmol/L以下,
有痛风石、肾结石者需更低,具体目
标由医生制定。
检查相关并发症指标
每年进行肝肾功能、血脂、血糖、肾
脏B超检查。痛风可能影响肾脏功能,
常伴随高血脂、高血糖等并发症,需
及时发现干预。
遵医嘱调整治疗方案
若饮食和生活方式调整后血尿酸未达
标或发作频繁,需在医生指导下使用
降尿酸药物,不可擅自停药或换药,
定期复诊以便医生调整方案。

常见误区:这些“坑”
千万别踩
05
误区一:完全不吃肉、蛋、奶
错误观念的危害
完全禁食肉类和蛋类会导致优质蛋白摄入不足,引发
营养不良,反而影响身体代谢功能,不利于痛风病情
控制。
正确饮食原则
关键在于“选低嘌呤、控制量”,而非完全忌口。可
选择鸡蛋、鸭蛋、鹌鹑蛋(嘌呤含量极低,每天1-2
个)、低脂牛奶、无糖酸奶等优质低嘌呤蛋白质食物。

误区二:只靠饮
食就能控制病情
单纯饮食调整的局限性
对于血尿酸水平较高、发作频繁的
患者,单纯饮食调整往往难以将血
尿酸控制在目标水平(通常需低于
360μmol/L,有并发症者需更低)。
综合治疗的必要性
饮食是痛风管理的基础,但不能替
代药物治疗。需在医生指导下结合
降尿酸药物,才能有效控制病情,
减少急性发作和并发症风险。

误区三:喝啤酒没事,白酒、红酒可以少量喝
01
酒精对尿酸的双重影响
酒精会严重阻碍肾脏对尿酸的排泄,同时自身含有嘌呤,
增加尿酸生成,双重作用导致血尿酸快速升高。
02
各类酒精饮料的危害
啤酒含大量嘌呤且抑制尿酸排泄作用极强,是“头号大
敌”;白酒、红酒虽嘌呤含量较低,但酒精的抑制作用依
然明显,均无“安全剂量”,建议完全戒酒。
误区四:急性发
作时热敷
热敷的错误后果
痛风急性发作时热敷会扩张血管,加重关节红肿、疼痛和炎症反应,
加剧患者不适。
正确的处理方式
急性发作48小时内应冷敷(用毛巾包裹冰袋敷疼痛部位,每次15-
20分钟,避免直接接触皮肤),48小时后可根据情况热敷促进淤
血吸收。

总结
06

痛风管理的核心要点
01
饮食管控:减少尿酸生成与促进排泄
核心原则为“低嘌呤、低脂肪、低糖、高纤维”,严格避免动物内脏、海鲜浓汤、高果糖饮料及酒精,多
摄入足量饮水(2000-3000毫升/天)、低嘌呤主食、新鲜蔬菜和优质低嘌呤蛋白质。
02
康复治疗:多维度改善身体机能
包括控制体重(每月减重不超过2公斤)、避免劳累受凉与关节受伤,选择散步、游泳等低强度有氧运动
(急性发作期需休息),急性发作时采取休息、冷敷及及时就医措施。
03
定期监测:掌握病情动态与预防并发症
每3-6个月检测血尿酸(目标值通常<360μmol/L),每年进行肝肾功能、血脂、血糖及肾脏B超检查,
根据结果及时调整管理方案。
痛风患者的健康心态
建立科学认知,避免过度焦虑
痛风虽为终身性疾病,但通过科
学管理可有效控制发作,患者无
需因疾病产生恐慌,应认识到规
律饮食、运动及治疗的重要性,
保持积极心态。
拒绝盲目忌口,保证营养均衡
避免陷入“完全不吃肉蛋奶”等
误区,在控制嘌呤摄入的前提下,
合理搭配饮食,确保蛋白质、维
生素等营养素的充足摄入,维持
身体正常代谢。
主动咨询专业人士,制定个性化方案
当对饮食搭配、运动强度或病情
变化有疑问时,及时与医生或营
养师沟通,根据自身情况(如是
否有痛风石、肾功能状况等)制
定专属管理计划。

痛风患者一周低嘌呤食谱参考
食谱设计原则:低嘌呤、多样化与可行性
基于痛风饮食禁忌与推荐食物,按每日三餐搭配,确保每餐包含
低嘌呤主食(如大米、燕麦)、新鲜蔬菜(每天不少于500克)、
优质蛋白(如鸡蛋、低脂牛奶),避免高嘌呤食材与烹饪方式。
示例搭配方向:兼顾营养与口感
早餐可选择燕麦粥配鸡蛋,午餐以米饭、清蒸鱼、凉拌黄瓜为主,
晚餐搭配小米粥、瘦肉炒西兰花等,加餐可选用苹果、草莓等低
糖水果,帮助患者直观掌握饮食搭配方法。
灵活调整:根据个体情况优化
食谱可根据患者口味偏好、过敏情况及血尿酸控制水平进行调整,
急性发作期与缓解期食材选择需区分,建议在专业指导下使用食
谱并定期评估适用性。

饮食与康复的协同作用
饮食是基础:从源头控制尿酸水平
饮食直接影响血尿酸生成与排泄,通
过限制高嘌呤、高果糖及酒精摄入,
可减少尿酸来源、促进尿酸排出,为
康复治疗提供稳定的身体内环境。
康复是助力:提升饮食管控效果
科学运动能促进血液循环与尿酸排泄,
控制体重可降低代谢负担,二者与饮
食管控结合,能更有效降低血尿酸水
平,减少痛风发作风险,增强身体对
饮食调整的响应。
协同管理:1+1>2的健康效益
单纯饮食调整可能难以完全控制高尿
酸,而仅依赖康复运动忽视饮食则易
导致尿酸波动,二者协同可实现“减
少尿酸生成-促进尿酸排泄-改善身体
机能”的综合效果,保护关节与肾脏
功能。

长期坚持的意义
减少急性发作频率,提高生活质量
长期坚持低嘌呤饮食、规律运动及药物
治疗(如需),可显著降低痛风急性发
作次数,减轻关节剧痛、红肿等症状对
日常生活、工作的影响。
保护关节与肾脏,预防不可逆损伤
持续控制血尿酸水平能减少尿酸盐结晶
沉积,避免痛风石形成与关节畸形,降
低肾结石及肾功能损伤的发生风险,维
护身体重要器官功能。
降低并发症风险,维护整体健康
长期科学管理有助于控制肥胖、高血脂、
高血糖等痛风相关危险因素,减少心血
管疾病等并发症的发生,实现对身体机
能的全面保护。