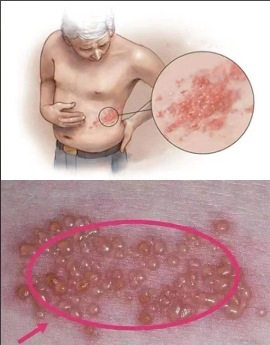
第一部分:发现与识别带状疱疹
带状疱疹,俗称“缠腰龙”、“蛇盘疮”,是由水痘-带状疱疹病毒引起的急性感染性皮肤病。这个病毒也是儿童时期引发水痘的元凶。
1.
发病机制:
初次感染: 首次感染此病毒(通常是在儿童时期)会引发水痘。
病毒潜伏: 水痘痊愈后,病毒并不会被清除,而是长期潜伏在人体脊髓后根神经节或颅神经节内,处于“休眠”状态。
再次激活: 当机体免疫力下降时(如劳累、感冒、年老、压力大、患有慢性疾病等),病毒会被再次激活,沿着神经纤维移动到皮肤,引发带状疱疹。
2.
主要症状与体征(如何发现):
带状疱疹的症状通常比较典型,可分为几个阶段:
前驱期(发疹前1-5天):
非典型疼痛: 出疹前,患处皮肤可能出现烧灼感、刺痛、跳痛或极度敏感(触摸即痛)。
类似其他疾病症状: 可能伴有轻度发热、乏力、头痛等类似感冒的症状。
此阶段最容易误诊: 疼痛可能被误认为是心脏病(胸前区疼痛)、胆囊炎(右上腹疼痛)、阑尾炎(右下腹疼痛)或坐骨神经痛等,直到皮疹出现才被确诊。
发疹期:
集群水疱: 在身体一侧(左侧或右侧)的某个神经支配区域,出现成簇的红色丘疹,并迅速发展为透明的水疱。
带状分布: 皮疹沿神经走向呈带状分布,最常见于胸背部、腰部、头面部。关键特征是皮疹不超过身体的中线。
剧烈疼痛: 疼痛是带状疱疹的突出特征,可表现为烧灼样、针刺样、电击样痛,程度剧烈,难以忍受。
恢复与后遗症期:
水疱在数天后会破裂、糜烂、结痂,通常在2-4周内愈合。
最大风险——带状疱疹后神经痛(PHN): 部分患者(尤其是高龄患者)在皮损完全消退后,疼痛仍持续存在数月甚至数年,这是带状疱疹最常见且最令人痛苦的并发症。
第二部分:预防带状疱疹
预防带状疱疹的核心在于提高免疫力和接种疫苗。
1.
最有效的方法:接种疫苗
接种带状疱疹疫苗是目前预防带状疱疹最有效、最直接的手段。
重组带状疱疹疫苗(欣安立适): 这是目前的主流疫苗,有效性超过90%,保护效力可持续多年。适用于50岁及以上的成年人。
减毒活疫苗(Zostavax): 较早的疫苗,有效性较低,在一些地区仍有使用。
建议接种人群:
所有50岁及以上成年人,无论之前是否得过水痘或带状疱疹。
有慢性疾病(如糖尿病、心脏病、肾病)或免疫力偏低的人群。
即使曾经患过带状疱疹,仍建议接种疫苗以预防复发。
2.
建立健康的生活方式,增强免疫力
既然病毒在免疫力低下时被激活,那么保持强大的免疫系统就是最好的防御。
均衡饮食: 保证充足的蛋白质、维生素和矿物质摄入。
规律作息: 避免熬夜,保证充足的睡眠。
坚持锻炼: 适度的有氧运动有助于增强体质。
管理压力: 学会放松,避免长期处于紧张、焦虑状态。
预防感冒: 注意保暖,避免因其他感染导致免疫力下降。
3.
特殊情况的预防
对于从未得过水痘也未接种过水痘疫苗的儿童和成年人: 应接种水痘疫苗,从根源上防止病毒感染和潜伏。
接触者注意事项: 带状疱疹患者的疱疹液中含有病毒,可使未得过水痘或未接种水痘疫苗的儿童感染水痘(但不会直接导致对方得带状疱疹)。因此,患者应避免与孕妇、婴儿及免疫力低下者密切接触,直至所有水疱结痂。
总结与关键提示
早期识别: 如果身体单侧出现不明原因的剧烈疼痛,尤其随后出现带状分布的皮疹,应高度怀疑带状疱疹,并立即就医。
及时治疗: 发病后72小时内是抗病毒治疗的黄金窗口期,尽早使用抗病毒药物(如阿昔洛韦、伐昔洛韦等)可以显著缩短病程、减轻疼痛、降低带状疱疹后神经痛的风险。
首选预防: 对于50岁及以上人群,接种带状疱疹疫苗是性价比最高、最可靠的预防措施。
核心基础: 保持健康的生活方式,维持良好的免疫力,是预防所有疾病(包括带状疱疹)的基石。
如果您属于高风险人群或对自身情况有疑虑,请务必咨询医生,获取个性化的预防和治疗建议。