骨质疏松症药物疗法:从循证指南到个体实践
骨质疏松症是一种以骨量降低、骨微结构破坏为特征的全身性代谢性骨病。根据中国骨质疏松症流行病学调查结果显示,我国 50 岁以上人群骨质疏松症患病率为19.2%;65 岁以上人群达到32.0%,其中男性为10.7%,女性高达51.6%。 更严峻的是,世界卫生组织数据报道,全球女性骨质疏松的骨折发生率约为30%,而男性骨质疏松发生率也达20% 。因此,科学合理的药物治疗成为阻断骨折风险的关键。

一、抗骨质疏松症药物治疗的适应证:
基于双能X线吸收检测法(DXA)的骨密度检查和/或脆性骨折史,确诊为骨质疏松症患者;
骨量减少但具有高骨折风险的患者
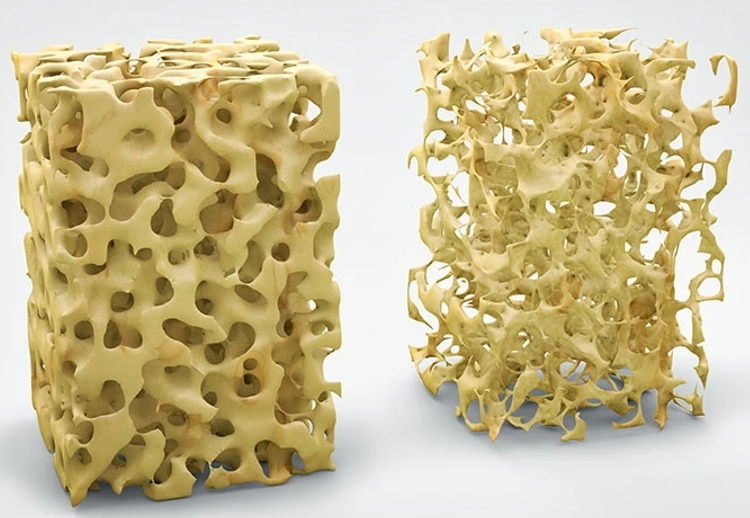
二、
钙与维生素D
所有国际指南(包括美国NOF、中国《原发性骨质疏松症诊疗指南》)均将钙与维生素D作为基础治疗措施。碳酸钙(餐后服用)和柠檬酸钙(可空腹)是最常见选择。每日元素钙推荐摄入量为1000-1200mg
。
维生素D普通成人每日需600-800IU,骨质疏松患者建议维持血清25(OH)D水平在30-50ng/ml。对于缺乏者,可初始治疗8周采用每周50,000IU,后维持每日1500-2000IU
。
此外,
单独补充钙和维生素D不能替代药物治疗,仅能作为基础支持。血钙过高(>10.5mg/dL)或肾结石患者需谨慎补钙
。
三、
抗骨吸收药物
双膦酸盐类
代表药物:阿仑膦酸钠、唑来膦酸
作用机制:抑制破骨细胞活性,降低骨转化率
阿仑膦酸钠
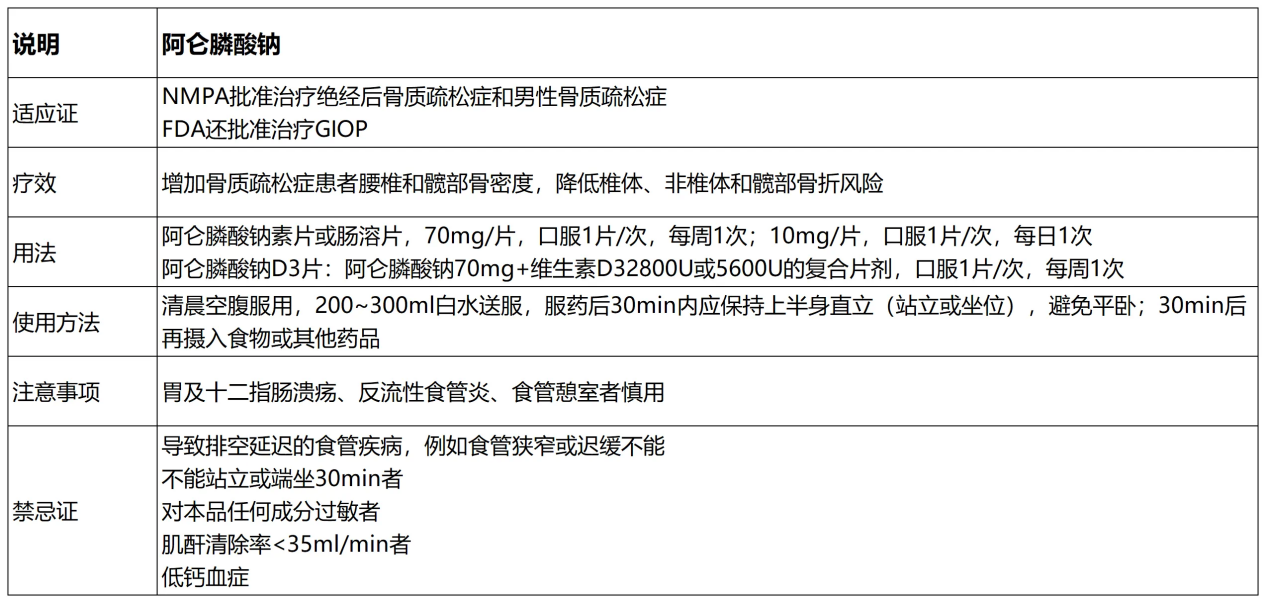
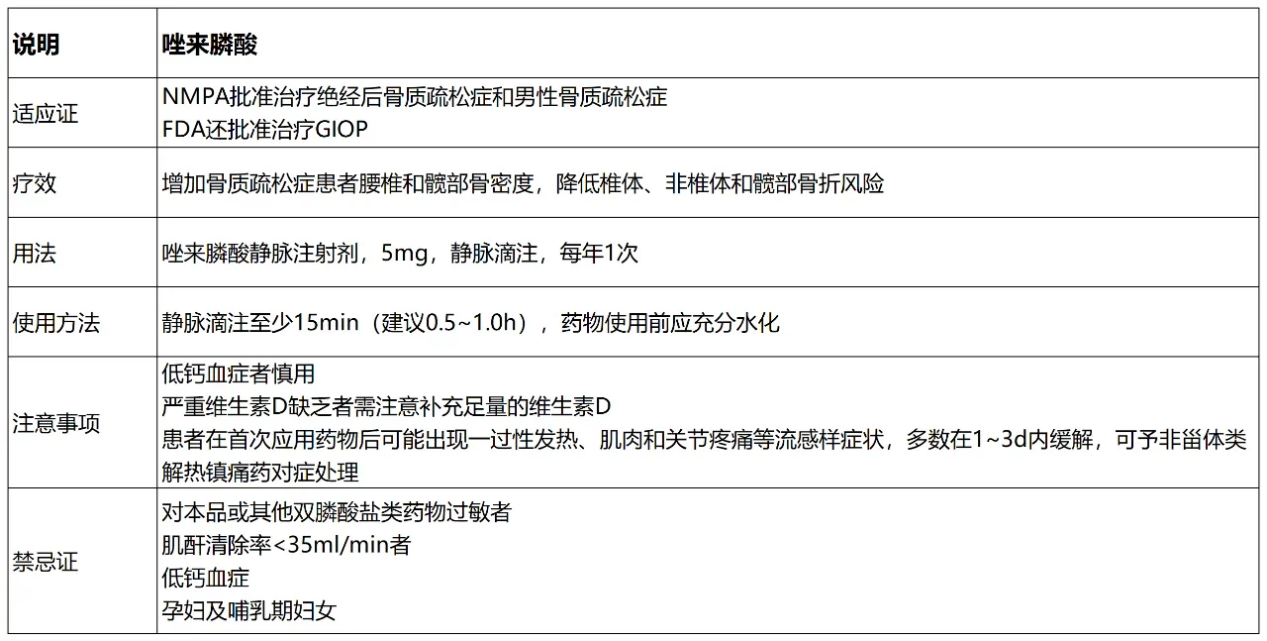
唑来膦酸
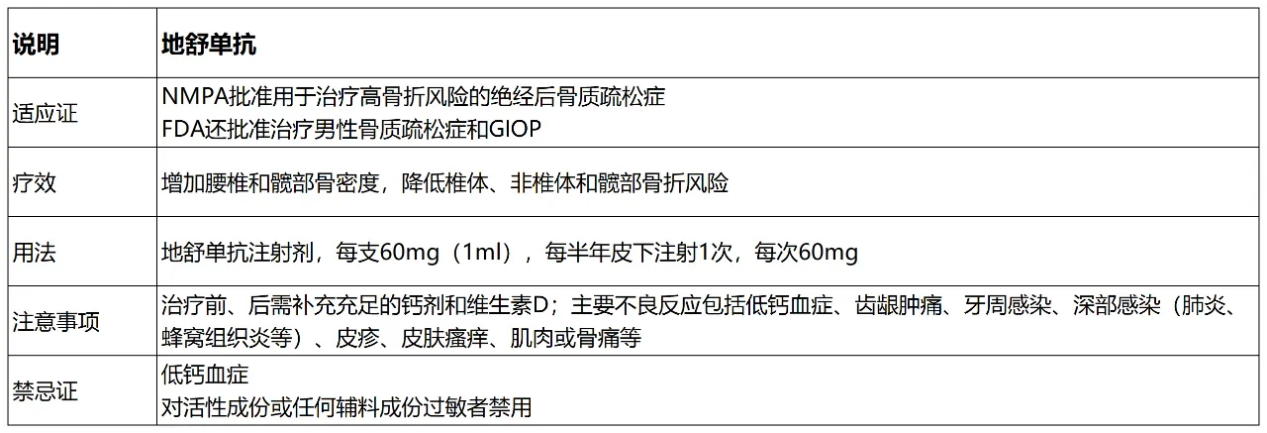
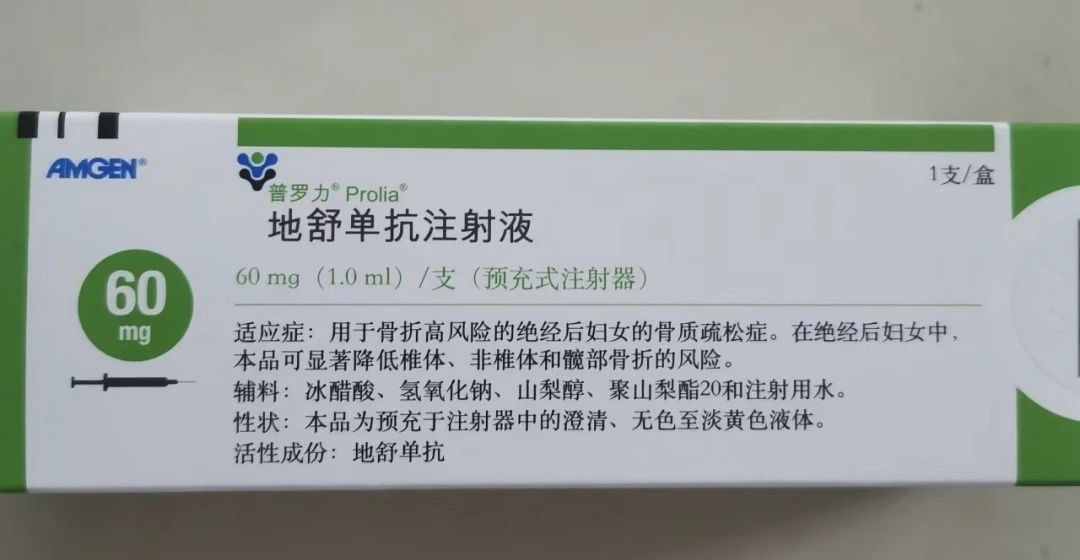
2. RANKL抑制剂(地舒单抗)
独特优势:皮下注射每6个月一次,不受肾功能限制(eGFR>15ml/min均可使用)
作用机制:抑制破骨细胞的活性和分化,降低骨吸收
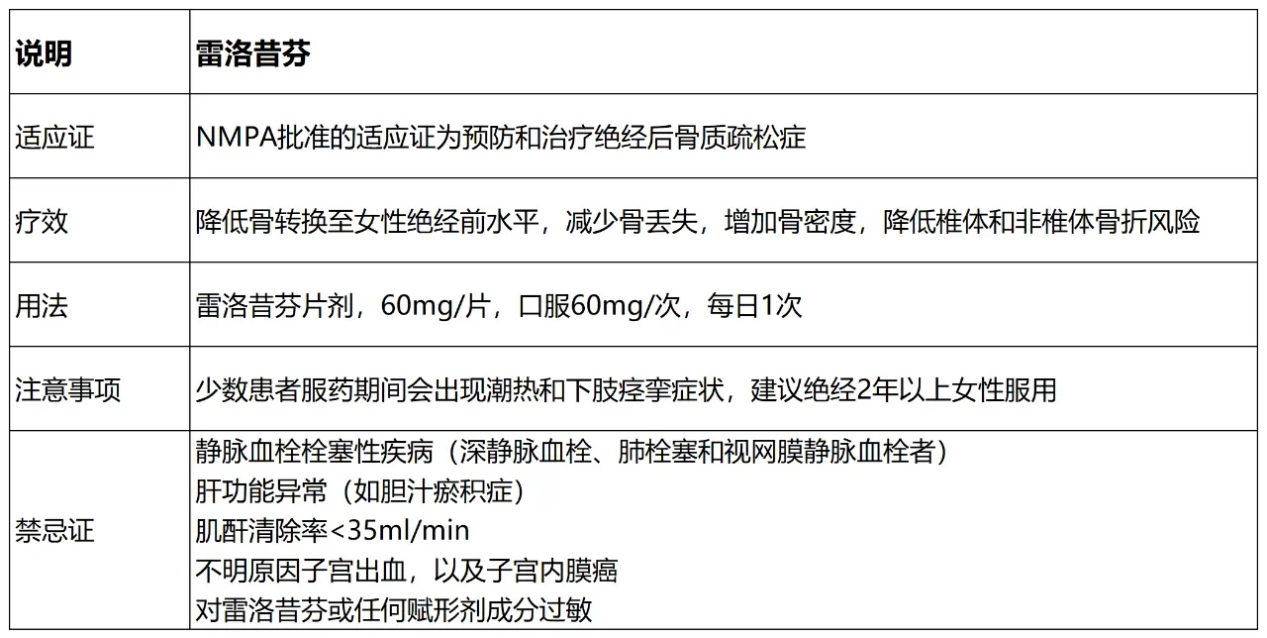
3. 选择性雌激素受体调节剂(SERMs)
代表药物:雷洛昔芬
独特价值:既能增加骨密度,又降低雌激素受体阳性乳腺癌风险
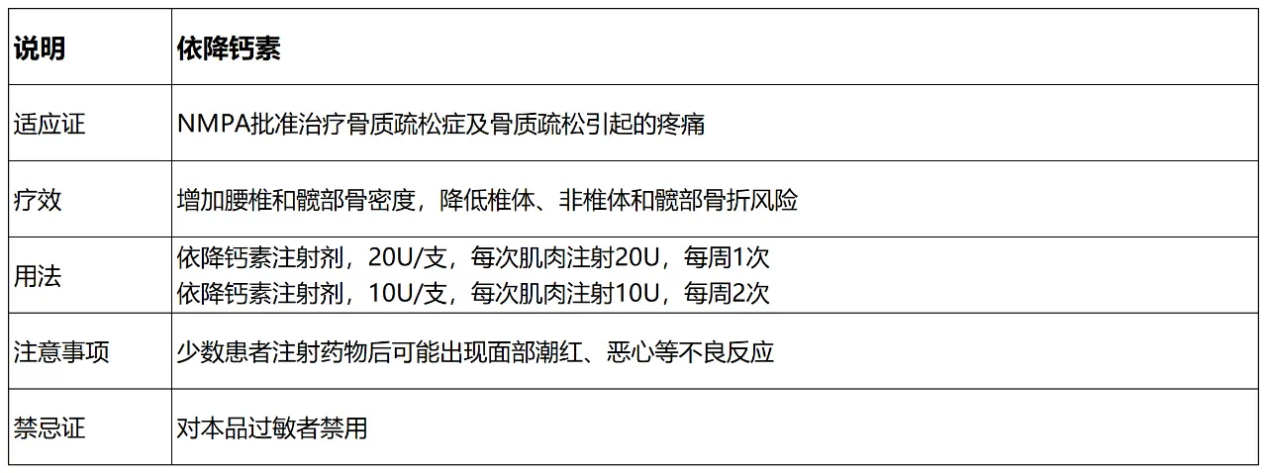
降钙素
代表药物:依降钙素、鲑降钙素
作用机制:抑制破骨细胞的活性、降低骨吸收
四、
促骨形成药物
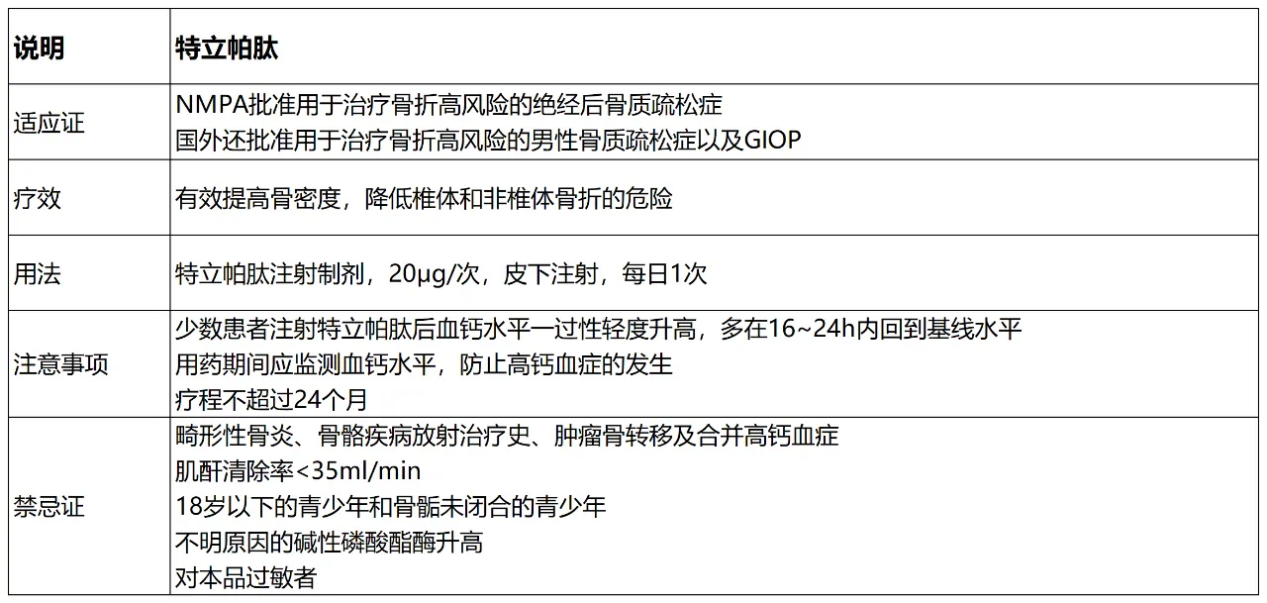
1. 甲状旁腺激素类似物
代表药物:特立帕肽(重组人PTH1-34)
突破性进展:真正实现骨量“重建”而非仅仅“维持”
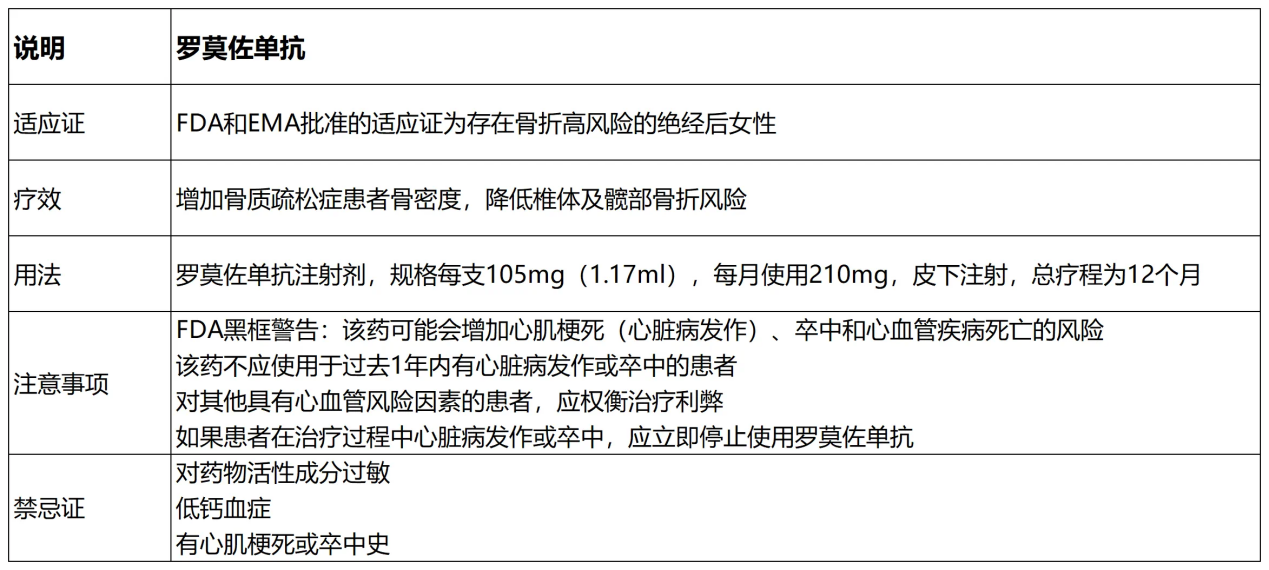
硬骨抑素抑制剂
代表药物:
罗莫索单抗
创新机制:促进骨形成的同时抑制骨吸收,12个月治疗可降低椎体骨折风险73%
评估治疗效果
建议每年复查骨密度,最好在同一家医院实施评估。建议在使用抗骨质疏松症药物治疗前检测骨代谢标志物的基线水平,在药物治疗后每隔 3~6 个月检测患者骨代谢标志物水平,以了解其动态变化。然而,药物治疗的成功不仅取决于药物选择,更需要医患共同参与的长期管理:定期评估疗效、坚持规范用药、充足营养与适当运动,才能真正构筑起坚实的骨骼防线。

参考文献:
1. 中华医学会骨质疏松和骨矿盐疾病分会.《原发性骨质疏松症诊疗指南(2022)》 2. Cosman F, et al. Clinician's Guide to Prevention and Treatment of Osteoporosis. Osteoporos Int. 2014 3. Eastell R, et al. Pharmacological Management of Osteoporosis in Postmenopausal Women: An Endocrine Society Clinical Practice Guideline. J Clin Endocrinol Metab. 2019