老年人的“髋部
手”
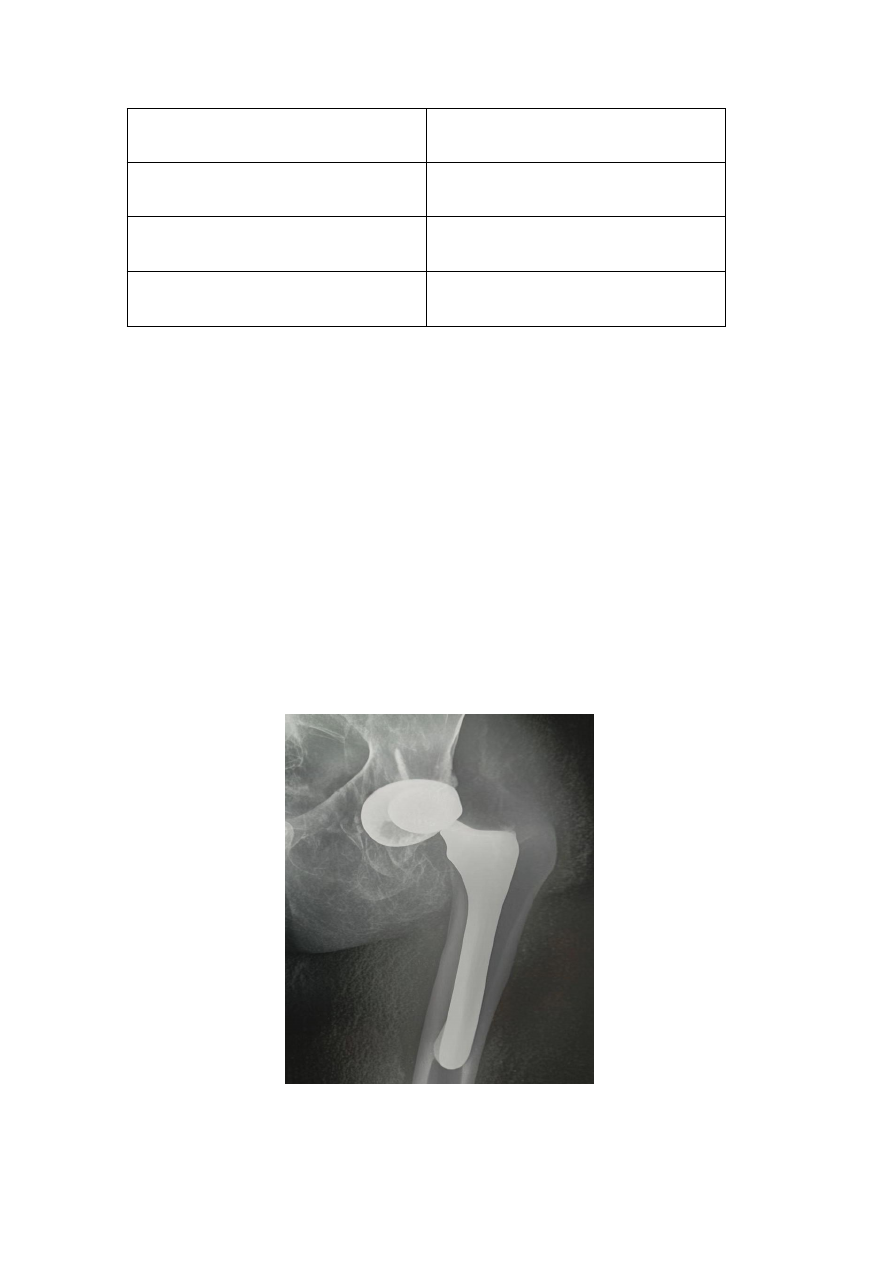
表 1 骨折类型 图左股骨颈骨折;图右股骨粗隆间骨
老年髋部骨折被称为“人生最后一次骨折”,主要是因为这类骨折对老年人
的健康和生命威胁极大,常引发一系列严重后果,甚至可能成为生命的转折点,
其类型主要包括股骨颈骨折及股骨粗隆间骨折。老年人普遍存在骨质疏松,髋部
(股骨颈、转子间等部位)是承受身体重量的关键区域,骨骼强度下降后容易因
跌倒或轻微外力发生骨折。研究显示,老年髋部骨折后
1
年内的死亡率高达
20%~
30%
,存活者中约
50%
遗留不同程度的残疾,仅有约
30%
能恢复至骨折前的生活
状态。
一、主要分类(基于解剖位置,表
1
)
1.
股骨颈骨折
发生部位:股骨头与股骨粗隆间区域
风险特征:血供差易致股骨头坏死,常见于低能量跌倒
亚型:
Garden
分型(Ⅰ
-
Ⅳ级,提示稳定性递减)
临床表现:患肢外旋
45-60
°,下肢短缩
2.
转子间骨折
发生区域:大转子与小转子间骨性结构
稳定性分型:
Evans-Jensen
分型(Ⅰ型稳定,Ⅱ、III 及 IV 型不稳定)
临床表现:患肢外旋可
90
°及以上,下肢短缩
特点:血供丰富,愈合率较高(>
90%
)
折