悄悄“溜走”的骨头——警惕骨质疏松
骨质疏松是一种以骨量减少和骨组织微结构退化为特征的全身性骨病,其主要结果是骨骼脆性增加和骨折风险显著升高。这种疾病早期常常没有明显症状,因此被称为“沉默的杀手”。随着人口老龄化进程的加快,骨质疏松的患病率逐年上升,已成为威胁中老年人健康的重要公共卫生问题。
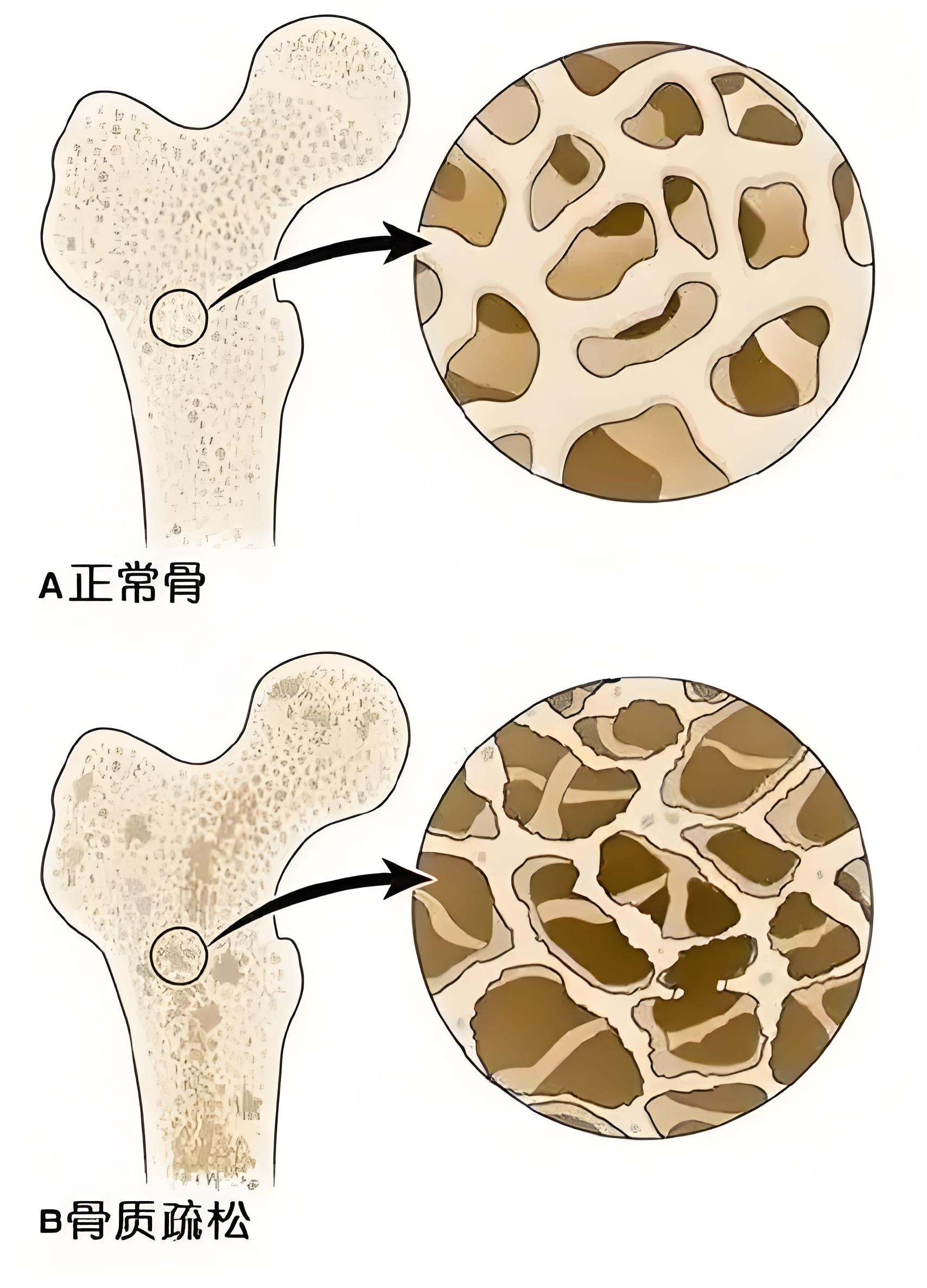
正常骨骼中,骨小梁排列致密、坚固,能够有效支撑人体重量。然而在骨质疏松的患者中,骨小梁逐渐变细、变断裂,排列稀疏,导致骨密度下降,承重能力减弱。即便是轻微的跌倒或撞击,也可能引起严重的骨折,尤其是髋部、脊柱和桡骨等部位的骨折最为常见。
一些人群属于骨质疏松的高危人群,包括绝经后的女性、65岁以上的老年人、长期缺乏运动者、吸烟饮酒过量者、患有内分泌或消化系统慢性疾病者,以及长期使用糖皮质激素等影响骨代谢的药物者。此外,有骨折家族史或低体重指数的人,也需要提高警惕。
骨质疏松的早期症状并不典型,部分患者可能出现腰背酸痛、身高变矮或驼背等现象,但大多数是在骨折发生后才被发现。因此,提倡“早筛查、早预防、早干预”的健康管理理念显得尤为重要。
在预防方面,合理的饮食结构是基础。富含钙和维生素D的食物如奶制品、豆制品、深绿色蔬菜、鱼类等,应在日常饮食中充分摄入。同时,应限制高盐、高磷和碳酸饮料的摄入,因为这些因素可能加速钙的流失。规律的负重运动如快走、慢跑、爬楼梯、太极拳等,有助于刺激骨组织生长,延缓骨量丢失。
对于高危人群或已确诊的患者,应定期进行骨密度检查(如DXA双能X线吸收测定),以动态监测骨量变化。在医生指导下,必要时可使用药物治疗,包括抗骨吸收药物(如双膦酸盐类)、激素替代治疗、促成骨药物等。
防治骨质疏松的关键,在于全生命周期的骨健康管理。从青少年时期的骨峰值积累,到中年阶段的稳定维持,再到老年阶段的及时干预,每一环节都不容忽视。只有提高公众对骨质疏松的认知水平,形成主动预防的健康行为习惯,才能有效减少因骨折导致的致残、致死风险,提升老年群体的生活质量。