顺产与剖宫产:生命诞生的双通道
产房里的选择,从来不是简单的好坏题,而是一场关于生命安全的精准评估。
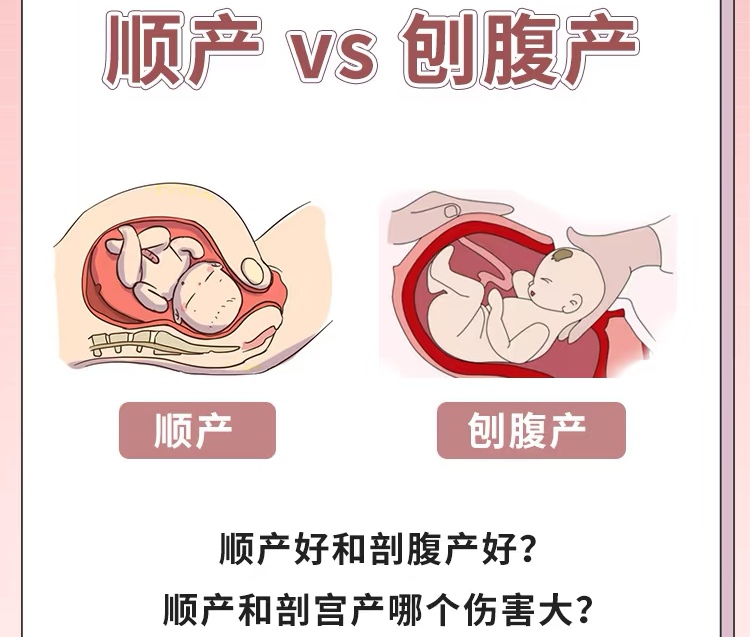
当新生命即将降临,准父母们往往面临一个重大抉择:顺产还是剖宫产?两种分娩方式如两条不同的河流,最终汇入同一个海洋,却有着迥异的路径与风景。
在医学指征正常的前提下,顺产是更符合生理规律的选择。这不仅因为它是人类延续千年的自然分娩方式,更因其对母婴的长期健康具有独特优势。
01 自然之力,顺产的优势与挑战
顺产,这场生命与产道的共舞,为母婴健康铺设了多重保障。产妇的身体在这场仪式中展现出惊人的恢复力——当天即可下床活动,多数两天就能出院,饮食与行动几乎不受限制。
产后第一时间,妈妈就能与新生儿肌肤相亲,启动母乳喂养的关键一步。这种早期接触不仅建立情感纽带,更促进乳汁分泌,为婴儿提供最理想的营养源。
对新生儿而言,产道挤压堪称第一次“体能训练”:肺内液体被有效排出,新生儿呼吸系统问题风险显著降低。同时,产道内的有益菌群为婴儿免疫系统打下第一块基石,这种微生物传递是剖宫产难以复制的天然馈赠。
产程中婴儿的适应性转动,悄然增强着皮肤与神经末梢的敏感性,为日后的身心协调发展埋下伏笔。
自然分娩也非全无挑战。会阴撕裂的风险真实存在,约5%-15%的产妇可能遭遇产后漏尿问题,盆底肌损伤如影随形。 但现代盆底康复技术已能有效改善多数症状,使其不再成为恐惧顺产的理由。
02 手术介入,剖宫产的利弊天平
当自然分娩之路出现障碍,剖宫产便成为守护生命的灯塔。这项手术在应对胎位异常、胎盘前置、胎儿窘迫等危机状况时,常是挽救母婴的关键。
剖宫产让产妇免受开宫口的漫长阵痛,手术过程通常仅需半小时,远短于顺产的十几个小时。对合并子宫肌瘤或卵巢肿瘤的产妇,医生甚至能在手术中同步处理这些问题。
剖宫产背后却暗藏代价。手术切开腹壁与子宫的六层组织,创伤深重。产妇术后需住院5-7天,完全康复需6-8周,远长于顺产的2-4周。
更值得关注的是那些隐形的风险砝码:感染、血栓、脏器损伤等手术并发症如影随形;羊水栓塞风险比顺产高3倍;子宫疤痕使未来妊娠时前置胎盘风险增加8倍。
对新生儿而言,未经产道挤压的代价同样沉重:湿肺风险增加5倍,儿童期肥胖哮喘概率升高20%,感觉统合失调风险增加2.3倍。
03 迷思破解,分娩选择的认知误区
“顺产导致阴道松弛”是最普遍的误解。科学研究揭示,真正元凶是孕期激素变化和胎儿大小,而非分娩方式本身。盆底肌在孕期已承受压力,顺产后的科学康复反而能加速恢复。
另一则流传甚广的谣言声称“产道挤压降低胎儿智商”。事实恰恰相反:婴儿柔软的颅骨在产道中适应性重叠,反而保护脑组织免受损伤。产道挤压还能促进新生儿触觉和本体感觉发育,为神经发育创造有利条件。
剖宫产“轻松无痛”的迷思更需破除。术后按压宫底的剧痛被产妇形容为“灵魂出窍”,切口疼痛可持续数周,部分人甚至会经历慢性疼痛。那道永远改变腹部景观的疤痕,既是生命的勋章,也是身体的铭记。
04 科学抉择,个体化的分娩路径
分娩方式的选择本质上是医学判断而非个人偏好。医生团队会综合考量胎儿大小、胎位、胎盘位置、产妇骨盆条件及健康状况等多维因素。
孕期管理是优化分娩结局的关键。体重增长控制在11-16公斤,胎儿体重约5-6斤最利顺产;每周150分钟中等强度运动如孕妇操、快走,能提升产力;参加孕妇学校学习分娩知识,可显著缓解焦虑。
当剖宫产史遇上再次妊娠,选择更需谨慎。虽然剖后顺产(VBAC)能避免重复手术创伤,但存在小于1%的子宫破裂风险。若需引产或催产素维持宫缩,风险将进一步增加。
无论何种选择,尊重医学指征是安全底线。广东省佛山市妇幼保健院谢鹏飞主任强调:“在医生没有建议剖宫产的前提下,顺产是临产妈妈最好的选择。”
产房里的抉择如同行走平衡木——一侧是顺产带来的生理优势与快速康复,另一侧是剖宫产解决高危妊娠的能力。上海某三甲医院产科诊室内,一位二胎妈妈轻抚剖宫产疤痕微笑:“第一个宝宝剖腹救命,第二个顺产体验,都是最好的安排。”
生命的通道本无优劣,医学的使命始终清晰:让每对母子在最适合的路上相遇。